Cum funcţionează măduva osoasă
- Detalii
- Categorie: Medicina
- Accesări: 11,854
Măduva osoasă este un țesut moale, gelatinos, situat în interiorul oaselor, având un rol esențial în producerea celulelor sanguine și în menținerea imunității. Este un țesut hematopoietic, ceea ce înseamnă că este responsabil pentru formarea globulelor roșii, a globulelor albe și a trombocitelor.
Ce este măduva osoasă?
Măduva osoasă este un țesut spongios bogat în substanțe nutritive care se găsește în spațiile goale din interiorul oaselor lungi plate, precum sternul și oasele bazinului. Există două tipuri de măduvă: măduva roșie și măduva galbenă. Măduva galbenă conține o cantitate mult mai mare de celule adipoase decât măduva roșie. Ambele tipuri de măduvă conțin vase de sânge.
Tipuri de măduvă osoasă
Există două tipuri principale de măduvă osoasă:
- Măduva osoasă roșie – Activă în producerea celulelor sanguine (hematopoieză). Se găsește în special la copii și la adulți în oasele late și scurte.
- Măduva osoasă galbenă – Constituită în principal din țesut adipos și are un rol de rezervă energetică. În anumite condiții (ex. pierderi mari de sânge), poate fi transformată în măduvă roșie.
Unde este localizată măduva osoasă?
Se găsește în cavitățile medulare ale oaselor, mai ales în:
- Oasele plate (stern, coaste, oasele bazinului, vertebre, craniu) – conțin predominant măduvă roșie.
- Epifizele oaselor lungi (femur, humerus).
- Diafizele oaselor lungi conțin măduvă galbenă la adulți.
Funcțiile măduvei osoase
- Hematopoieza – produce celule roșii, albe și trombocite.
- Stocarea lipidelor (în măduva galbenă).
- Menținerea imunității – prin producerea de globule albe.
Măduva osoasă este vitală pentru organism, iar anumite boli, precum leucemia sau anemia aplastică, pot afecta grav funcționarea ei
Celulele Stem
Măduva osoasă funcționează ca o fabrică care produce toate celulele prezente în măduva osoasă și în fluxul de sânge periferic. Buna funcționare a acestei fabrici depinde de celulele stem pluripotente. Termenul de pluripotent se referă la capacitatea unei celule de a da naștere mai multor tipuri de celule.
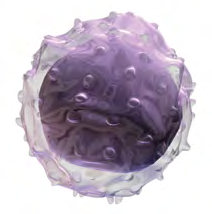
Fig.1 Celulelă stem pluripotentă
Cuvântul Pluripotent este derivat din latinescul pluri însemnând mai mult și potentia insemnând putere.
Știați că...
La naștere, întreaga noastră măduvă osoasă este roșie. Pe măsură ce îmbătrânim, o cantitate tot mai mare din aceasta se transformă în măduvă galbenă. La adulți, aproximativ jumătate din măduva osoasă este roșie și jumătate galbenă.
Măduva osoasă conține două tipuri de celule stem: mezenchimale și hematopoietice. Procesul de dezvoltare a diferitelor celule sangvine din aceste celule stem pluripotente se numește hematopoieză.
Celulele stem hematopoietice pot deveni orice tip de celulă în sistemul sangvin. Sub influența factorilor tisulari și hormonali, aceste celule se dez¬voltă în linii celulare specifice. Când aceste celule se diferențiază sau se maturizează devin celulele pe care le putem recunoaște în fluxul sangvin.
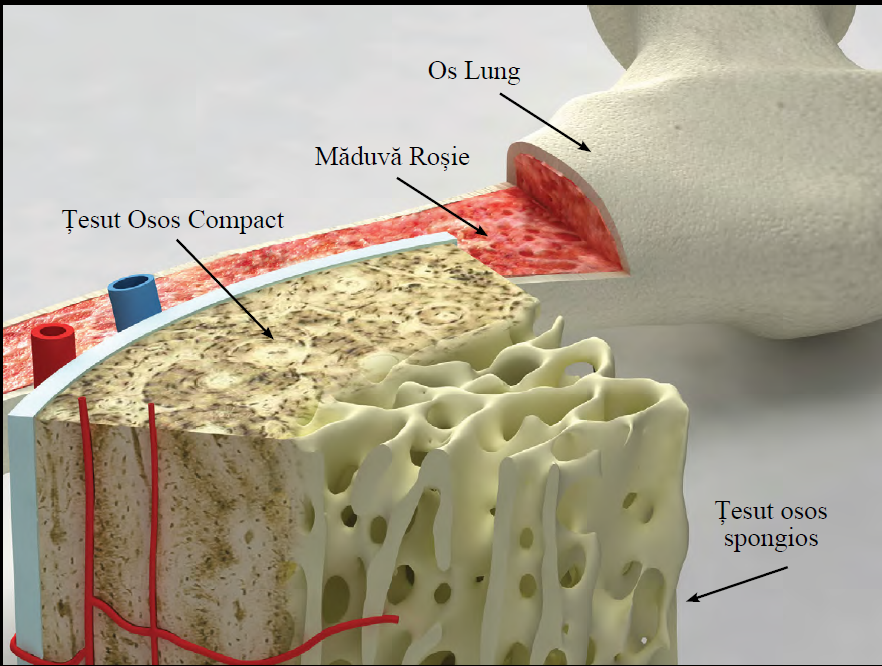
Fig.2 Măduva osoasă
Țesutul mezenchimal este țesut embrionar din care se formează țesutul conjunctiv, vasele de sânge și vasele limfatice.
Hematopoieza reprezintă formarea și dezvoltarea celulelor sangvine în măduva osoasă.
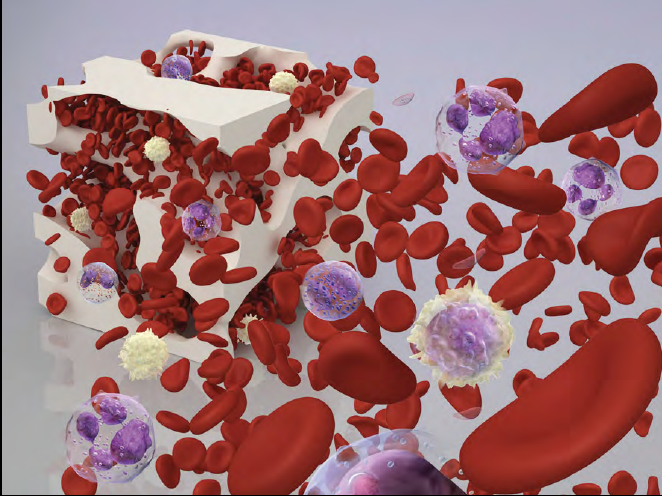
Fig.3 Eritrocitele, leucocitele și trombocitele
Acestea sunt eritrocitele, leucocitele și trombocitele.
Eritrocitele, numite și hematii sau celule roșii (RBC), sunt responsabile cu transportul oxigenului din plămâni către toate părțile corpului.
Leucocitele sau celule albe (WBC) se împart în limfocite, piatra de temelie a sistemului imunitar și celulele mieloide, care includ granulocitele: neutrofilele, monocitele, eozinofilele și bazofilele. Globulele albe luptă împotriva infecțiilor atacând și distrugând bacterii și virusuri, iar granulocitele participă într-o varietate de procese imune.
Trombocitele sau plachetele sunt fragmente din citoplasma megacariocitelor, o altă celulă a măduvei osoase.
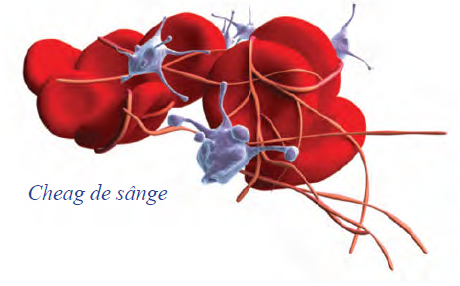
Fig.4 Cheag de sânge
Știați că...
Trombocitele (plachetele) controlează sângerarea prin formarea de cheaguri atunci când corpul suferă un traumatism.
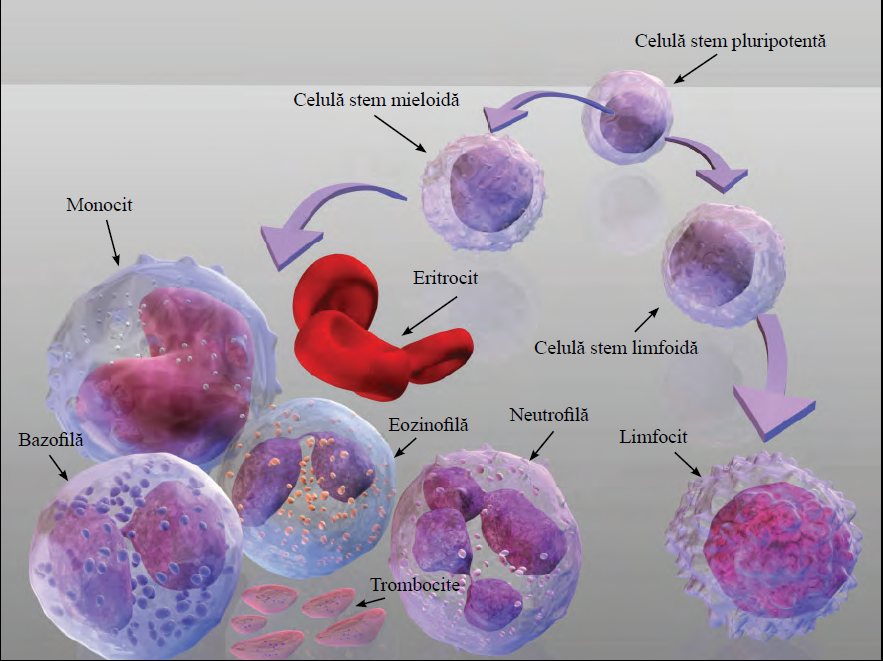
Fig.5 Ciclu continuu de producție a celulelor sangvine din măduva osoasă
Majoritatea eritrocitelor, trombocitelor și o mare parte a leucocitelor se formează în măduva roșie, pe când doar o mică parte se formează în măduva galbenă. Toată lumea are nevoie de un ciclu continuu de producție a celulelor sangvine din măduva osoasă pe parcursul vieții, deoarece fiecare celulă are o durată fixă de viață.
O măduvă osoasă sănătoasă produce atâtea celule cât are nevoie organismul. Producția de celule roșii este crescută când corpul are nevoie de mai mult oxigen, trombocitele cresc când apar sângerări și celulele albe când apare o infecție.
Importanța Sistemului Circulator
Sistemul circulator atinge fiecare organ și țesut din corp. Celulele roșii circulă prin organism transportând oxigen. Fiecare celulă are nevoie de acces la sistemul circulator, întrucât oxigenul este esențial pentru buna lor funcționare.
Hemoglobina
Hemoglobina (Hgb) este o proteină care se găsește la nivelul celulelor roșii. Această proteină este ceea ce face „celulele roșii” să fie roșii. Hemoglobina preia oxigenul la nivelul plămânilor, îl transportă prin intermediul celulelor roșii și apoi îl eliberează în țesuturile unde este nevoie de el, precum inima, mușchii și creierul.
De asemenea, hemoglobina elimină dioxidul de carbon (CO2) și transportă acest reziduu înapoi în plămâni unde este expirat.
Știați că...
Celulele roșii trăiesc în jur de 120 de zile, iar trombicitele între 8 și 10 zile. Anumite globule albe au un ciclu de viață foarte scurt, doar de câteva ore, în timp ce altele supra¬viețuiesc ani de zile.
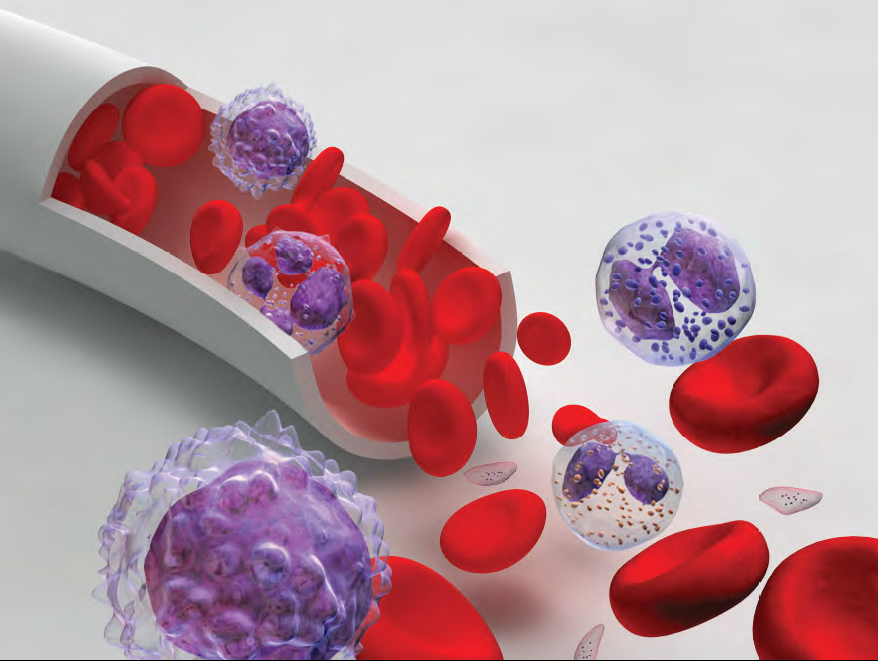
Fig.6 Componentele sângelui
Fierul
Fierul este un nutrient important în organism. Se combină cu proteinele pentru a produce hemoglobina în celulele roșii și este esențial în formarea celulelor roșii (eritropoieză). Corpul depozitează fierul în ficat, splină și măduva osoasă. Forma de depozitare a fierului este cunoscută ca feritină și poate fi măsurată prin intermediul unei analize de sânge. Majoritatea fierului necesar producției zilnice de hemoglobină provine din reciclarea celulelor roșii îmbătrânite.
Ştiaţi că...
Corpul nu are un mijloc activ de excreție a excesului de fier, așa că puțin fier se pierde din organism în mod natural.
Celulele roșii
Producția de celule roșii se numește eritropoieză.
Durează aproximativ 7 zile ca o celulă stem dedicată să se maturizeze într-o celulă roșie funcțională. Aceste celule au o durată limitată de viață de aproximativ 120 de zile și trebuie să fie reînnoite permanent de către organism.
Eritropoieza este stimulată de o lipsă de oxigen în organism (hipoxie). Lipsa de oxigen transmite rinichilor să producă un hormon, numit eritropoietină (EPO). EPO apoi stimulează măduva osoasă să producă celule roșii. Eritropoetina face acestea intrând în fluxul sangvin și dispersând-se în tot corpul.
Toate celulele corpului sunt expuse la eritropoietină, însă doar celulele măduvei roșii reacționează la acest hormon. Pe măsură ce sunt produse, noile celule roșii astfel formate, intră în fluxul sangvin și cresc capacitatea transportoare de oxigen a acestuia. Atunci când țesuturile simt că nivelul de oxigen este suficient, transmit rinichilor să reducă secreția de eritropoietină.
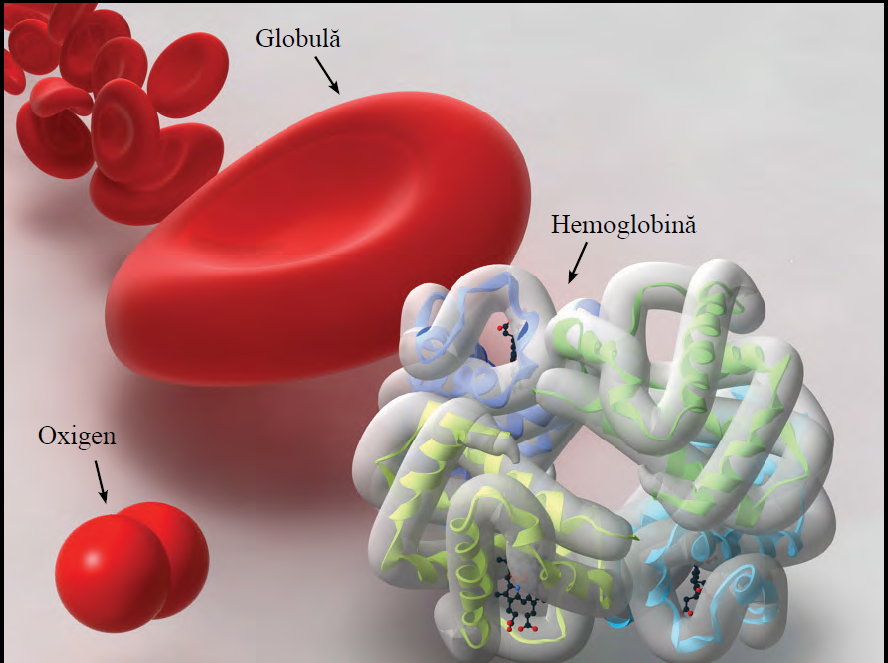
Fig.7 Hemoglobina
Acest „răspuns” din partea corpului asigură un număr relativ constant de celule roșii în organism și ca o cantitate suficientă de oxigen este mereu disponibilă pentru a suplini nevoia organismului.
Pe măsură ce celulele roșii îmbătrânesc, devin mai puțin active și devin mai fragile. Celulele îmbătrânite sunt eliminate sau mâncate de celulele albe (macrofage) printr-un proces cunoscut ca fagocitoză, iar conținutul celulelor este eliberat în sânge. Fierul din hemoglobina existentă în celulele distruse este transportat fie la măduva osoasă în vederea producerii de noi celule roșii, fie la ficat sau alte țesuturi pentru depozitare.
În mod normal, mai puțin de 1% din numărul total de celule roșii din corp sunt înlocuite în fiecare zi. O persoană sănătoasă, produce aproximativ 200 de miliarde de celule roșii în fiecare zi.
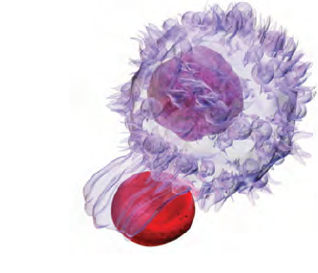
Fig.8 Macrofagia
Termenul de Macrofag provine din Greaca Veche: „makros” însemnând „mare”, iar „phagein” însemnând „a mânca”.
Celulele albe
Măduva osoasă produce mai multe tipuri de globule albe, necesare unui sistem imunitar sănătos. Aceste celule au rolul de a preveni și contracara infecțiile. Există cinci tipuri principale de celule albe, sau leucocite:
Limfocitele
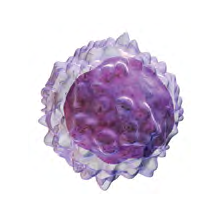
Fig.9 Limfocite
Limfocitele sunt produse în măduva osoasă. Acestea generează anticorpi naturali care luptă împotriva infecțiilor cauzate de virusuri care pătrund în organism prin nas, gură sau leziuni. Fac aceasta prin recunoașterea substanțelor străine care pătrund in corp trimițând un semnal altor celule să atace acele substanțe. Numărul de limfocite crește ca răspuns la aceste invazii. Există două tipuri majore de limfocite: limfocite-B și T.
Monocitele
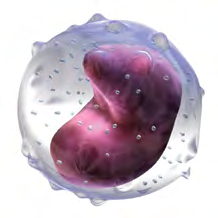
Fig.9 Monocitele
Monocitele sunt produse de asemenea în măduva osoasă. Monocitele mature au o speranță de viață în sânge de doar 3-8 ore, dar când ajung la nivelul țesuturilor se transformă în celule mai mari, numite macrofage.
Macrofagele pot supraviețui mult timp în țesuturi, unde asimilează și distrug bacterii, anumite fungiБ celule moarte și alte materiale străine corpului.
Granulocitele
Termenul de granulocite înglobează trei tipuri de globule albe: neutrofile, eozinofile și bazofile.
Procesul de dezvoltare a unui granulocit poate dura până la două săptămâni, dar atunci când organismul este amenințat, ca în cazul unei infecții bacteriene, procesul se scurtează.
De asemenea, măduva depozitează o rezervă semnificativă de granulocite mature. Pentru fiecare granulocit din fluxul sangvin, pot fi alte 50, până la 100 de celule în așteptare la nivelul măduvei pentru a fi eliberate în fluxul sangvin.
Ca rezultat, jumătate din granulocitele aflate în fluxul sangvin pot fi disponibile pentru a lupta activ împotriva unei infecții din corp din primele șapte ore de la perceperea acesteia! Odată ce un granulocit a părăsit sângele, nu se va mai întoarce. Poate supraviețui în țesuturi până la 4-5 zile, depinzând de condițiile pe care le întâlnește, dar în circulație supraviețuiește doar câteva ore.
Neutrofilele
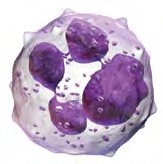
Fig.10 Neutrofilele
Neutrofilele sunt cele mai comune granulocite. Acestea pot ataca și distruge bacterii și virusuri.
Eozinofilele
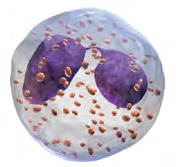
Fig.11 Eozinofilele
Eozinofilele sunt implicate in lupta împotriva multor tipuri de infecții parazitare, larve de viermi parazitari și alte organisme. Au de asemenea rol în anumite reacții alergice.
Bazofilele
Fig.12 Bazofilele
Bazofilele reprezintă cel mai puțin comun tip de celule albe, și răspund la diverși alergeni care cauzează eliberarea de histamină și alte substanțe. Aceste substanțe produc iritarea și inflamarea țesuturilor afectate.
Corpul recunoaște iritația/inflamația si lărgește (dilată) vasele sangvine, permițând lichidului să părăsească sistemul circulator și să pătrundă în țesut în efortul de a diminua iritația. Aceasta reacție poate fi observată în febra fânului, anumite forme de astm, urticarie și în forma sa cea mai gravă, șocul anafilactic.
Trombocitele

Fig.13 Trombocitele
Trombocitele sunt produse în măduva osoasă printr-un proces numit trombopoieză. Trombocitele sunt esențiale în coagularea sângelui și formarea cheagurilor pentru a opri o sângerare.
Pierderea bruscă de sânge declanșează activitatea trombocitară la locul leziunii sau traumatismului. Aici, trombocitele se agregă și se combină cu alte substanțe pentru a forma fibrina. Fibrina are o structură ca o împletitură care acționează ca un pansament, formând un cheag sau o crustă externă.
Deficiența trombocitară te face să te învinețești și să sângerezi mai ușor. Sângele nu se mai coagulează eficient pe o leziune și există un risc crescut de sângerare internă dacă numărul de trombocite este foarte scăzut.
Știați că...?
În mod normal, măduva osoasă sănătoasă produce între 150,000 și 450,000 de trombocite per microlitru de sânge – cantitate de sânge care ar încăpea pe un vârf de ac.
Cum afectează Sindrom Mielodisplazic SMD măduva mea osoasă?
La persoanele cu Sindrom Mielodisplazic (SMD), măduva osoasă nu poate produce suficiente celule sangvine sănătoase. Poate afecta o singură linie celulară, sau poate afecta toate cele trei linii celulare produse în măduva osoasă. Celulele roșii, celulele albe, și trombocitele pot să nu se maturizeze și toate sau unele dintre ele nu sunt eliberate în fluxul sangvin, acumulând- se în măduva osoasă.
Aceste celule pot avea o durată de viață mai scurtă, ceea ce duce la mai puține celule mature în circulație decât normal. Celulele pot chiar să moară în măduva osoasă înainte de a deveni mature, rezultând astfel într-un număr mai mare decât normal, de celule imature sau blaști în măduva osoasă și mai puține decât normalul de celule sangvine mature în circulație.
Un număr scăzut de celule de pe oricare din cele trei linii celulare (celule roșii, celule albe sau trombocite) sunt o trăsătură distinctivă a SMD. Scăderea numărului de celule sangvine este responsabilă pentru anumite probleme pe care le întâmpină pacienții cu SMD, cum ar fi infecții, anemie, predispoziție la învinețire sau risc crescut de sângerare.
În afară de numărul scăzut de celule sangvine in circulație, celulele pot fi displazice. Conform definiției oficiale, displazia reprezintă forma sau aspectul anormal (morfologic) al unei celule.
Prefixul „mielo” provine din greacă și înseamnă „măduvă”. Prin urmare, mielodisplazie înseamnă că celulele mature care se află în măduva osoasă sau în fluxul sangvin arată „ciudat”. Celulele displazice nu pot funcționa corespunzător. Pe lângă displazie, 50% din pacienți prezintă un număr crescut de celule imature, numite „blaști”.
Efectul asupra Celulelor Roșii
Scăderea numărului de Celule roșii (Anemia)
În mod normal, măduva produce celule roșii mature, iar hemoglobina din aceste celule transportă oxigenul la țesuturile din corpul tău. Procentul de celule roșii din volumul total de sânge din corp se numește hematocrit. La femeile sănătoase, hematocritul are valori între 36% și 46%, iar la bărbații sănătoși, între 40% și 52%.
Atunci când hematocritul scade sub limita normală, înseamnă că există un număr insuficient de celule roșii mature și sănătoase care să asigure cantitatea necesară de oxigen în toate țesuturile organismului. Aceasta stare cu un nivel scăzut sub limita normala a celulelor roșii, hemoglobinei si oxigenului se numește anemie, care poate fi relativ ușoară (hematocritul între 30% și 35%), moderată (între 25% și 30%), sau severă (sub 25%).
Anemia poate rezulta și din transportul ineficient al oxigenului de către celulele roșii displazice (celule mature, dar deformate).
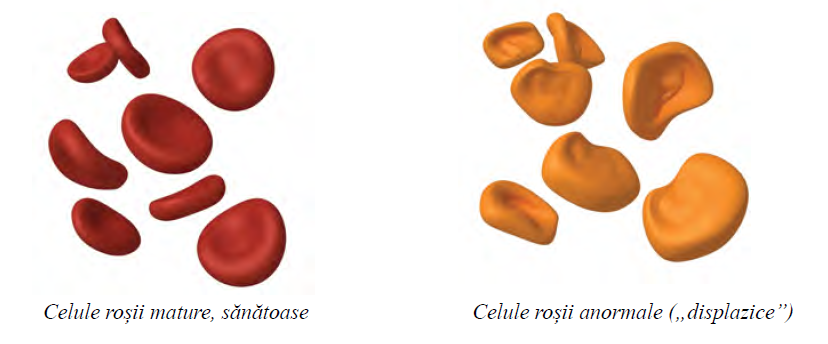
Fig.14
Efectul asupra Celulelor Albe
Număr Redus de Celule Albe (Neutropenie)
În condiții normale, măduva osoasă produce între 4.000 și 10.000 de celule albe pe microlitru de sânge; la afro-americani, valorile sunt mai reduse, între 3.200 și 9.000 de celule albe pe microlitru.
Unii pacienți cu SMD dezvoltă neutropenie sau număr scăzut de celule albe. Pacienții cu SMD care suferă de neutropenie au, de obicei, prea puține neutrofile, ceea ce sporește riscul contractării unor infecții bacteriene cum ar fi pneumonia sau infecții ale tractului urinar. Aceste afecțiuni pot fi însoțite de febră. Uneori infecțiile pot apărea chiar dacă neutrofilele sunt în număr suficient, deoarece celulele albe ale unui pacient cu SMD nu pot funcționa la fel de eficient ca cele ale unei persoane sănătoase.
Efectul asupra Trombocitelor
Număr Redus de Trombocite (Trombocitopenie)
SMD poate cauza și scăderea numărului de trombocite, numită trombocitopenie. Persoanele cu anomalii trombocitare sau un nivel scăzut al acestora, se învinețesc ușor și pot suferi sângerări după lovituri ușoare, zgârieturi sau tăieturi.
În cazuri rare, apare trombocitopenia severă, unde numărul de trombocite este sub 20.000 și este asociată cu probleme de coagulare mai grave.
Examinarea Măduvei Osoase
Atunci când testele sanguine arată o scădere a numărului de celule sub nivelul normal (citopenie), medicul tău poate recomanda o examinare a măduvei osoase. Aceasta poate dezvălui posibile anomalii ale celulelor măduvei (ex. celule displazice) și va permite evaluarea cromozomilor (citogenetica).
Aceste teste oferă informații suplimentare care pot ajuta la stabilirea diagnosticului. Examinarea măduvei se face în două părți: aspiratul medular și biopsia osteomedulară. Cele două se efectuează de obicei în același timp.
Aspiratul Medular
Aspiratul medular reprezintă prelevarea unei probe de lichid din măduva osoasă, care oferă informații despre forma celulelor (morfologie), procesul de maturizare al celulelor (diferențiere) și numărul de blaști (celule imature) din măduva osoasă.
Aspiratul poate fi folosit pentru investigații suplimentare care ar putea ajuta la identificarea cauzei citopeniilor prezente, cum ar fi analizele citogenetice.
Biopsia medulară
Biopsia de măduvă osoasă presupune extragerea unei mostre din miezul spongios al măduvei osoase. Miezul măduvei osoase măsoară de regulă 1.5-2.0 cm în lungime. Pe baza biopsiei se pot obține informații despre celularitatea măduvei osoase (aglomerată = hipercelulară, goală = hypocelulară). Va oferi de asemenea informații folositoare privind depozitul de fier, gradul de cicatrizare (fibroză) și prezența oricăror alte celule anormale.
Procesarea Probei
Probele de aspirat și biopsie de măduvă osoasă sunt întinse pe lamele de sticlă și diverse eprubete de laborator. Acestea sunt trimise hematopatologului - un medic specializat în analiza și diagnosticarea probelor de sânge și măduvă osoasă.
Acesta folosește un microscop pentru a examina celulele din probele de aspirat și biopsie de măduvă osoasă. Rezultatele analizelor vor fi gata, de regulă, în 2-4 zile. Studiile citogenetice și alte analize speciale pot dura până la 2 săptămâni.
Procedura de efectuare a biopsiei medulare
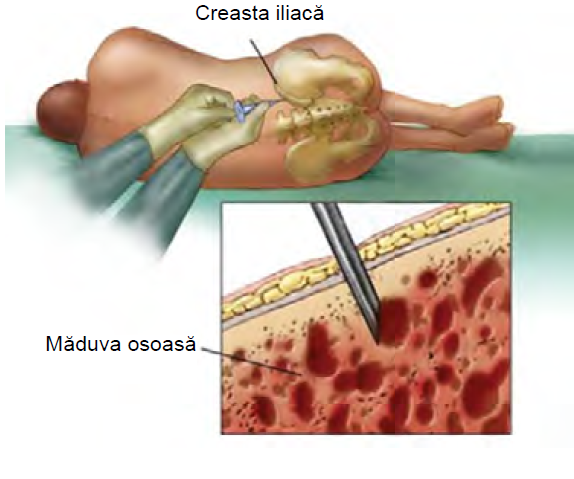
Examinarea măduvei osoase poate fi efectuată în cabinetul medicului și durează aproximativ douăzeci de minute. Intervenția se face cu anestezie locală sau, în anumite cazuri, cu sedare ușoară:
- Pacientul stă întins, fie pe o parte, fie pe burtă.
- Biopsia se ia din partea dreaptă sau stângă posterioară a șoldului.
- Se administrează un anestezic local pe bază de lidocaină, care va amorți zona de incizie.
- Odată ce pielea și osul au fost anesteziate, se poate face o incizie mică la suprafața pielii pentru a permite introducerea acului de biopsie. Atât aspiratul, cât și biopsia se pot obține în timpul aceleiași proceduri, folosind același ac.
- După încheierea procedurii, medicul va aplica presiune locală pentru a opri orice sângerare. De regulă se aplică și un pansament compresiv.
- Nu este indicat sa faceți duș în primele 24 de ore și nu stați în apă perioade lungi de timp (baie, înot, jacuzzi) la 48-72 ore după intervenție. Întrebați medicul despre cum să îngrijiți zona după biopsie.
- Unii pacienți pot prezenta o vânătaie sau o mică umflătură sub piele, în special cei al căror număr de trombocite este scăzut sau cei care iau medicamente pentru subțierea sângelui. Spuneți-i medicului dacă luați aspirină sau alte medicamente care subțiază sângele.
- Este posibil să simțiti o ușoară durere sau disconfort local timp de două-trei zile după procedură.
Din motive de siguranță, pacientul ar trebui să aibă un prieten, o rudă sau un însoțitor care să îl ducă acasă. Nu este recomandat ca pacientul să conducă după intervenție.